Obecná onkologie a podpůrná péče Náhlé příhody v dětské onkologii Neurologické náhlé příhody Syndrom intrakraniální hypertenze (SIKH)
Definice
SIKH je soubor příznaků podmíněných vzestupem tlaku v dutině lební v souvislosti s poruchou cirkulace mozkomíšního moku a obstrukčním hydrocefalem.
Mechanismus vzniku
Přítomnost „nadbytečné tkáně“, tj. zpravidla rostoucího nádoru v nitrolební dutině vede k blokádě cirkulace mozkomíšního moku. Tlak moku v komorách stoupá, dochází k jejich rozšíření, vzniká hydrocefalus (vodnatelnost mozku) obstrukčního typu. Mok přestupuje z dutin do mozkové tkáně, vzniká její otok. Lebka je pevně ohraničený prostor, který se u po uzávěru lebečních švů nemůže dále rozpínat, proto uvedený mechanismus vede k přetlaku v nitrolebí. Celý proces může vést až k vtlačení části mozkové tkáně do lebečních otvorů (tzv. herniace). Nebezpečná je zejména herniace mozečkové tkáně do velkého týlního otvoru, kdy se stlačí proti lebečním kostem tkáně mozkového kmene (prodloužená mícha, Varolův most). Vzniká tzv. týlní konus, stav vedoucí k selhání životních funkcí a kómatu. Uvedený mechanismus není přítomen u kojenců a malých batolat, otevřené lebeční švy umožňují do určité míry kompensaci přetlaku rozestupem a zvětšením lebky.
Příčiny SIKH
1. prvotní nádory mozku
- oblasti mozečku, zadní jámy, IV. komory mozkové (meduloblastom, astrocytom) (2. Obr. 21, 22)
- oblasti III. mozkové komory (astrocytomy, germinální nádory)
- nádory mozkového kmene (astrocytomy)
2. metastázy jiných nádorů do mozkové tkáně
3. infiltrace mozkomíšních obalů nádorovým procesem (leukémie, medulloblastom) vedoucí k poruše vstřebávání mozkomíšního moku (resorpční hydrocefalus)
4. neonkologické příčiny: infekce (zánět mozkových blan, absces, subdurální empyém), krvácení a trauma.
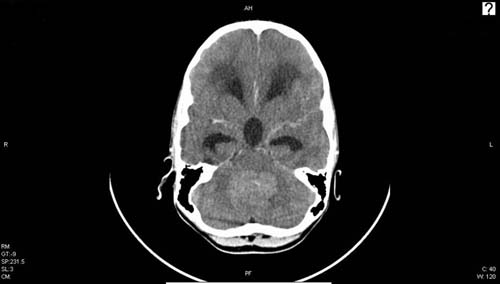
Obr. 21: CT mozku - solidní nádor v zadní jámě (meduloblastom) působící hydrocefalus
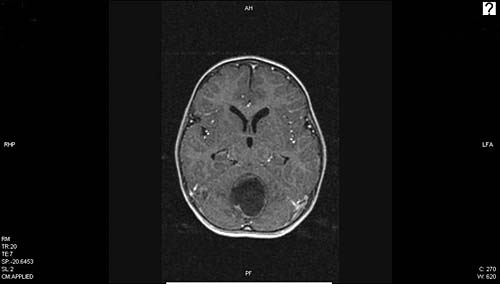
Obr. 22: MRI mozku - cystický nádor v zadní jámě (pilocytický astrocytom)
Klinické příznaky
Obvyklými příznaky SIKH jsou: ranní bolest hlavy, zvracení bez předchozí nevolnosti, rozmazané vidění. S postupujícím časem se zvracení opakuje častěji. Posléze se přidávají oční příznaky (dvojité vidění, šilhání), nystagmus, ataxie a další neurologické příznaky dané již spíše lokalizací vlastního nádoru. (Obr. 23) V pokročilé fázi pak ospalost až různě hluboká porucha vědomí, v případě vzniku týlního konusu hluboké bezvědomí, selhání srdce a dýchání.
U malých dětí tyto typické příznaky chybí, v popředí je zvětšení obvodu hlavičky proti normální velikosti (makrocefalie) (Obr. 24).
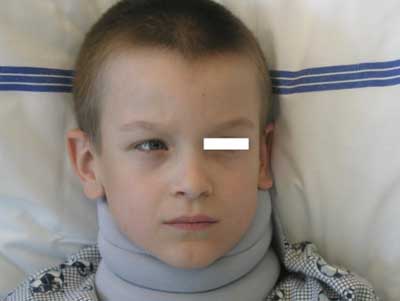
Obr. 23: Strabismus (šilhání) u chlapce s meduloblastomem mozečku a SIKH
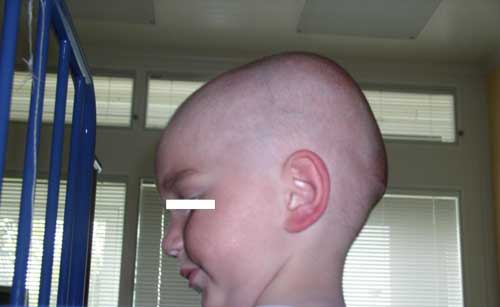
Obr. 24: Zvětšení obvodu hlavy (makrocefalie) u batolete s nádorem postranní komory mozkové
Další vyšetření
- oční pozadí (městnání na papile zrakového nervu)
- neurologické vyšetření
- CT mozku: rozšíření komor, známky přestupu moku do mozkové tkáně až otok mozku (Obr. 25)
- MRI mozku upřesní nález z CT, prokáže vlastní nádor v určité lokalizaci, případné metastázy (až 5% nádorů kmene není na CT zcela zřetelných)
- UZV mozku přes otevřenou velkou fontanelu (kojenci)
- cytologické vyšetření mozkomíšního moku (přítomnost zánětlivých nebo nádorových buněk) – lumbální punkce je kontraindikována u herniace a hrozícího konusu
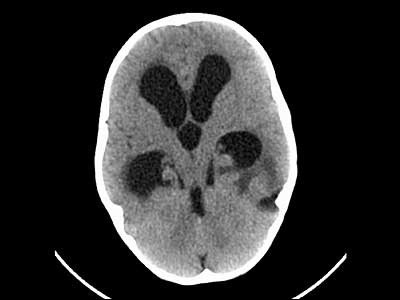
Obr. 25: CT mozku - rozšíření komor, známky přestupu moku do mozkové tkáně až otok mozku
Terapie
- monitorace vitálních funkcí na JIP
- klidový režim na lůžku
- elevace hlavy a horní třetiny těla o 15-30 stupňů
- redukce příjmu tekutin na 2/3 denní potřeby
- antiedematozní terapie: nitrožilně podávaný 20% manitol a kortikoidy (dexamethazon) po 6 hodinách
- neurochirurgický drenážní výkon: zevní komorová drenáž a nebo ventrikulo-peritoneální zkrat (2. Obr. 26, 27)
- odstranění nádoru neurochirurgem (exstirpace), po stanovení přesné diagnózy nádoru může být indikována další protinádorová radioterapie a chemoterapie, dle konkrétní diagnózy
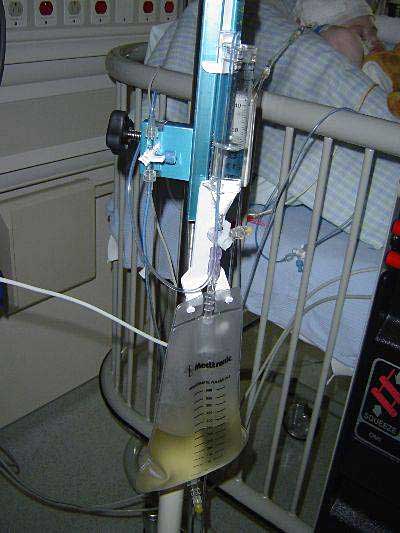
Obr. 26: Drenážní set (zevní komorová drenáž)
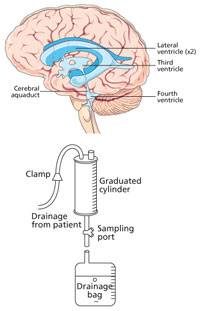
Obr. 27: Schematické znázornění principu komorové drenáže
